



Você está em: Home >>>> Profissionais de Saúde >>>> Revista Médica >>>> Volume 37 - Número 1 >>>> Trabalho Original - 3 Anos de Atuação da Comissão de Revisão de Óbitos Hospitalares em um Hospital Público no Rio de Janeiro
Trabalho de Conclusão de Curso - M.B.A. - Saúde / F.G.V. - Turma 07 de 2002
Queiroz, Rosamélia - Staff do Serviço de Epidemiologia do Hospital dos Servidores do Estado. H.S.E. - M.S. - R.J.
O trabalho apresenta a metodologia adotada pela Comissão de Revisão de Óbitos Hospitalares do H.S.E. M.S. - R.J.. A coleta das variáveis foi realizada a partir de três estratégias: retirada dos dados de impressos específicos, categorização de variáveis segundo os padrões do manual de acreditação hospitalar do Consórcio Brasileiro de Acreditação Hospitalar (C.B.A.) e por consenso entre os membros da C.R.O./H.S.E..
Esses padrões estão registrados no documento "Critérios para o preenchimento do formulário de tabulação da Comissão de Revisão de Óbitos". Para a coleta de dados é utilizado instrumento específico. São utilizados, como fontes de informação, a autorização de internação hospitalar, o sumário de alta, o aviso de óbito, o relato cirúrgico e as anotações médicas e de enfermagem.
Todos os impressos preenchidos com a análise dos óbitos são digitados em um banco de dados formado pelas variáveis coletadas, construído com o programa estatístico EPI-INFO, versão 6.04, também utilizado na análise. O banco de cada ano é identificado em arquivo separado por ter havido inclusão e modificação de variáveis, ao longo do tempo.
A C.R.O./H.S.E. definiu como objetivos: avaliar a qualidade da assistência prestada no H.S.E. a partir da análise dos óbitos hospitalares; a possibilidade de detectar a ocorrência de eventos que indiquem necessidade de revisão do processo assistencial e a avaliação do funcionamento da própria C.R.O./H.S.E.. Tem também como objetivo avaliar a possibilidade de definição, com base na metodologia utilizada, se seus achados são úteis para a detecção de áreas ou processos que possam ser objeto de ações de melhoria e, através do teste de contingência, se existe relação causal entre a conclusão do óbito e variáveis selecionadas.
A definição de padrões para as variáveis utilizadas no levantamento dos prontuários dos óbitos hospitalares se prestou à avaliação da qualidade assistencial e a detecção de eventos adversos.
Foi evidenciado que as variáveis selecionadas para compor as três matrizes do teste de contingência têm influência no resultado, sendo maior a correlação com a matriz que contém as variáveis anamnese, exame físico, evolução, exames complementares e terapêutica.
Os resultados encontrados permitiram definir serviços e processos prioritários nos quais ações de melhoria podem ter impacto na qualidade assistencial: políticas relacionadas ao prontuário hospitalar, à criação de protocolos assistenciais e à vigilância de eventos adversos.
Os resultados encontrados e seu significado necessitam de discussão institucional através de feedback para os serviços, com informação sobre os problemas existentes e ações de melhoria que devem ser implementadas.
Nos três anos de análise ocorreram 2005 óbitos hospitalares, dos quais 1074 foram analisados. A C.R.O./H.S.E. recebeu em 1999 41% dos prontuários, em 2000 50% e, em 2001, 70%, evidenciando o acerto das estratégias de trabalho adotadas e permitindo definir, para 2002, a meta de 85% dos óbitos hospitalares avaliados.
Vamos nos debruçar sobre um dos componentes dos cuidados médicos - a assistência hospitalar - e, em especial, o desafio da melhoria da qualidade, mostrando como foi desenvolvido e aprimorado o trabalho da Comissão de Revisão de Óbitos Hospitalares do H.S.E. M.S. - R.J., apresentando o modelo de avaliação desenvolvido para atender à Resolução CREMERJ. 40/92 que torna obrigatória a criação, em todas as unidades hospitalares, de Comissões de Revisão de Óbitos.
O H.S.E. é um hospital geral que conta com 50 serviços especializados, dos quais 28 de assistência hospitalar. Conta com 447 leitos hospitalares em funcionamento, ambulatório com 186 consultórios de atendimento, centro cirúrgico hospitalar com 20 salas cirúrgicas, centro cirúrgico ambulatorial com cinco salas e centro cirúrgico oftalmológico com quatro salas.
Realiza, anualmente, cerca de 13.500 internações hospitalares, 8.500 cirurgias hospitalares, 11.200 cirurgias ambulatoriais, 340.000 consultas ambulatoriais. Idealmente, queremos oferecer a todos que procuram a assistência hospitalar uma prática assistencial de excelência, garantindo o acesso a novas tecnologias, tanto na área diagnóstica quanto terapêutica com custos acessíveis.
"... transplantes de rim, coração, pulmão, fígado, medula óssea: procedimentos que há apenas pouco tempo nós pensaríamos ser tão prováveis de serem realizados quanto se chegar à Lua, se tornaram exeqüíveis quase que ao mesmo tempo do salto do homem para o espaço. Muitas doenças infecciosas podem ser controladas; doenças cardíacas e pulmonares podem ser tratadas; muitas doenças genéticas podem ser diagnosticadas e prevenidas, se não controladas.
Por que então não estamos felizes? Por que não são a ciência e a tecnologia médicas, sem as quais essas proezas mágicas simplesmente não existiriam, exaltadas como salvadoras da humanidade? Por que, ao contrário, tantas pessoas rejeitam a moderna medicina, jogando fora o bebê da espetacular realização científica com a água do banho de sua insegurança e frustração?" (Lewinsohn, 1998).
Há um consenso de que "as decisões médicas não apenas influenciam a saúde de seus pacientes, mas também determinam o custo de sua assistência". (Heffner, 2000). "Os supostos beneficiários, cada vez mais zangados, observaram impotentes os serviços de saúde americanos dobrarem seus preços na década de 1970. Depois, zombando dos esforços de contenção de custos que se seguiram, os preços dobraram novamente na década de 1980". (Berwick et al, 1994).
Mas não só o custo vem gerando debate e insatisfação em relação aos serviços de saúde. Ao final da década de 1970, John Wennberg, da Dartmouth Medical School descobriu que, num condado do Maine, 70% das mulheres haviam sofrido histerectomia aos 70 anos; num condado vizinho, o número era de apenas 20%.
Vários outros estudos se seguiram com descobertas semelhantes e colocaram em cena a discussão sobre a variabilidade da prática médica constatada, inclusive, na prática de um único médico na assistência entre um paciente e outro, implicando em índices sem controle de pedidos de exames, cirurgias, uso de medicamentos e hospitalização.
Segundo Berwick, a evidência dessa variação, tanto na investigação diagnóstica quanto nos tratamentos instituídos, faz a simples confiança na qualidade do atendimento parecer ingênua.
Essas constatações reforçaram a importância das ações de avaliação da qualidade da assistência médica, com acompanhamento de INDICADORES DE ESTRUTURA (recursos que estão à disposição para se oferecer o serviço tais como os recursos humanos, financeiros, físicos, materiais, formas de organização e funcionamento, tipo de equipamentos),
PROCESSO (envolve tanto a competência técnica do profissional da saúde quanto aspectos interpessoais e humanísticos da relação paciente-profissional: quais procedimentos diagnósticos, terapêuticos, de reabilitação são oferecidos e como) e
RESULTADO (envolve o bem estar do paciente: prolongamento da vida, controle da doença, cura, reabilitação, satisfação do consumidor quanto ao serviço de saúde ou, numa visão negativa, OS CINCO D'S: death, disease, disability, discomfort, dissatisfaction). Outros conceitos importantes envolvem
EFICÁCIA E EFETIVIDADE. Eficácia se refere ao padrão ouro - o melhor nível de benefício esperado quando a assistência à saúde é prestada sob condições ideais - e efetividade, ao nível de benefício possível quando o atendimento ocorre em condições habituais por profissionais comuns para pacientes típicos. Isto é, eficácia é o nível de excelência, o estado de arte numa determinada atividade e efetividade o que se consegue atingir em condições comuns.
"Na prática, a base de conhecimento tanto para a eficácia quanto para efetividade em muitos serviços de saúde é fraca; nossa compreensão das ligações entre processos e resultados da assistência e da importância relativa da ciência e arte do cuidado é incompleta". (Lohr et al, 1988)
A mortalidade hospitalar expressa o resultado do processo assistencial. No entanto, esse resultado sofre a interação de uma série de processos assistenciais e gerenciais extremamente complexos e cuja influência no resultado final é difícil de ser mensurada, tais como o estabelecimento de condutas sem o esclarecimento diagnóstico adequado, infecções hospitalares, uso inadequado de medicamentos, manutenção deficiente de equipamentos médicos e sistemas de infraestrutura, acidentes transfusionais, etc...
Travassos afirma: "Apesar do crescente uso de medidas de resultado na avaliação da qualidade da assistência médica, essa abordagem ainda apresenta limitações metodológicas importantes". (Travassos et al, 1999).
Essa autora enfatiza, analisando estudos baseados em dados secundários obtidos através dos grandes sistemas de informação em saúde, que diferenças nas taxas de mortalidade podem ser atribuídas a diferenças de gravidade das populações atendidas, a variações na eficácia das tecnologias médicas empregadas, a adequação do processo de cuidado ao paciente e a erros aleatórios e que o problema metodológico central para explicar as variações observadas é identificar a importância relativa de cada um dos fatores envolvidos.
Berwick enfatiza que "... faltam ferramentas... A literatura de pesquisa sobre a garantia da qualidade é abundante, mas geralmente inadequada para uso cotidiano. Ela tende à linguagem arcaica, métodos lentos e níveis elevados de agregação; ela fala mais aos cientistas que aos gerentes". (Berwick et al, 1994).
Nas atividades diárias de uma instituição de saúde, inúmeras ações podem ser objeto de atenção e fonte de informação para processos de avaliação de qualidade e melhoria de desempenho. A tentativa de definir um modelo para essa atividade, que é obrigatória, foi o primeiro desafio enfrentado. Saber se esse modelo poderia ser usado para a avaliação da qualidade da assistência e como fonte de informação para ações de melhoria foi o que se tentou no desenvolvimento dessa atividade.
Em junho de 1999, a Direção Geral do H.S.E. designou uma equipe multidisciplinar de médicos para compor a Comissão de Revisão de Óbitos Hospitalares do H.S.E./RJ/MS (C.R.O./H.S.E.) Neste trabalho apresentamos os resultados de três anos de atuação da C.R.O./H.S.E. com o objetivo de avaliar a metodologia empregada na análise e sua adequação para o alcance dos objetivos gerais e específicos definidos.
A C.R.O./H.S.E. teve que dar respostas a várias questões: Podem ser avaliados todos os óbitos hospitalares? Qual deveria ser o objetivo da Comissão? Como diminuir a subjetividade da análise e a utilização de diferentes critérios de julgamento das variáveis entre os membros da C.R.O./H.S.E.? Como conseguir acesso a um número de prontuários que tornassem os achados representativos? Como generalizar os achados a partir dos prontuários que eram enviados?
Relatar como tentamos entender e resolver essas questões é o que será feito agora.
A Comissão de Revisão de Óbitos funcionou no H.S.E. de maneira esporádica entre 1996 a 1998. Reiniciou suas atividades em janeiro de 1999. Em junho desse mesmo ano, a Comissão foi oficialmente designada pela Portaria/H.S.E./MS/nº. 084 da Direção Geral do H.S.E..
Na definição dos objetivos do trabalho da Comissão, algumas considerações foram apreciadas levando às seguintes definições:
O cumprimento da resolução do CREMERJ. 40/92, que prevê a avaliação de todos os óbitos hospitalares, foi considerado possível dado que a média mensal de óbitos com base nos óbitos ocorridos nos três anos anteriores (1996, 1997 e 1998) foi de 60 óbitos/mês, representando a análise mensal de cerca de seis prontuários/médico.
Em relação ao objetivo da análise, foi definido o foco na qualidade do prontuário médico, na avaliação e condução clínica do caso, na detecção de eventos adversos e na caracterização da conclusão sobre a inevitabilidade do óbito. Outras estratégias de análise, como a avaliação do índice de acertos diagnósticos, são também importantes porque ensejam discussões multidisciplinares, revisões de literatura e, conseqüentemente, atualização das equipes médicas.
É, portanto, ferramenta indispensável na formação dos profissionais mais jovens e em educação continuada. Lamentavelmente, as instituições públicas abandonaram a realização das grandes sessões anatomoclínicas - as temidas sessões gerais - em especial pela incapacidade de manter a realização de necropsias que permitiriam o estudo aprofundado dos casos.
Outro aspecto relevante nas considerações da C.R.O./H.S.E. foi que apenas poucos serviços têm protocolos clínicos embasando a ação de seus profissionais, aliado ao fato de ser o H.S.E. um hospital de grande porte que reúne todas as especialidades clínicas e cirúrgicas, o que dificulta, na análise de todos os óbitos ocorridos, a avaliação de condutas médicas baseadas em evidência. Em relação à qualidade do trabalho da própria Comissão, ficou evidente a necessidade de serem homogeneizados os conceitos para diminuir a grande variabilidade em relação ao julgamento da adequação dos dados registrados e, também, quanto à conclusão, e as fontes de informação utilizadas para a obtenção de dados de diagnóstico (às vezes uma referência em fase tardia da evolução do paciente).
As discussões conjuntas dos achados foram o primeiro passo, seguido do desenvolvimento de instrumento que padronizou as variáveis a partir dos padrões de acreditação hospitalar do Consórcio Brasileiro de Acreditação de Sistemas e Serviços de Saúde/C.B.A. (1ª. Edição - 2000) e, também, as fontes de informação de onde essas variáveis são obtidas. Foi utilizado, como base, o impresso já existente no Hospital modificado de acordo com os padrões definidos.
A acreditação de sistemas e serviços de saúde visa estimular a melhoria contínua e sustentada dos cuidados oferecidos, através de um processo de avaliação objetiva, baseada em padrões explícitos que traduzem uma expectativa relativa ao grau ou nível de excelência possível de ser alcançado quanto à qualidade de desempenho. Se um padrão não reflete mais a prática atual de assistência à saúde, as tecnologias disponíveis, as práticas de qualidade, será revisto ou excluído do manual.
Na sua elaboração, são incluídas, também, todas as exigências legais que regulamentam a atividade profissional e institucional no nosso país. Os padrões adotados se baseiam em evidência científica e em consensos de especialistas que foram consultados durante o desenvolvimento do manual brasileiro, desenvolvido a partir de 1998 e é compatível com a primeira edição do manual internacional de acreditação hospitalar, elaborado pela Joint Commission International, subsidiária da Joint Commission on Accreditation of Healthcare Organizations.
A análise dos casos pode usar critérios implícitos ou tácitos quando, por exemplo, se expõe um caso a um especialista que utiliza seu conhecimento e experiência pessoais para julgar o processo de assistência. Pode também usar critérios ou padrões explícitos que devem representar um consenso profissional ou institucional e serem especificados e detalhados antes do início da avaliação individual dos casos. Idealmente, os padrões a serem utilizados pela C.R.O./H.S.E. deveriam estar baseados em política específica para a documentação médica do hospital.
Como isso não foi possível, basearam-se nos padrões do C.B.A. e em consensos internos da C.R.O./H.S.E.. Nesses critérios explícitos procurou-se atender a:
Objetividade: definição por escrito, com precisão e detalhe, para torna-los relativamente imunes a diferenças entre avaliadores;
Susceptibilidade de verificação: definição de impressos ou registros que seriam fonte das informações, retiradas da internação que levou ao óbito, sendo computadas as falhas operacionais registradas no prontuário hospitalar;
Uniformidade: aplicáveis a todos os prontuários e serviços do hospital, independente de suas características;
Especificidade: relativa aos dados que se quer avaliar no prontuário;
Pertinência: em relação aos objetivos finais da qualidade pretendida da assistência médica na instituição;
Aceitabilidade: de acordo com as boas práticas aceitas e obedecendo á legislação profissional específica.
Com estes pressupostos foram definidos os objetivos gerais e específicos delineados a seguir.
Avaliar a qualidade da assistência prestada no H.S.E., a partir da análise dos prontuários de óbitos hospitalares, a ocorrência de eventos que indiquem necessidade de revisão do processo assistencial e o funcionamento da própria C.R.O./H.S.E..
a adequação da história clínica de admissão, da evolução, da investigação diagnóstica desencadeada pela hipótese diagnóstica inicial e da terapêutica instituída;
a ocorrência de eventos adversos (acidentes ou falhas operacionais) que podem comprometer a qualidade da assistência ou influir no curso da internação;
o percentual de óbitos não evitáveis.
DEFINIR, com base na metodologia utilizada pela C.R.O./H.S.E., se os seus achados são úteis para a detecção de áreas ou processos que possam ser objeto de ações de melhoria.
AVALIAR, através do teste de contingência, se é possível estabelecer relação causal entre a conclusão do óbito e as variáveis selecionadas.
Os serviços do hospital são orientados a encaminhar os prontuários de óbitos para a C.R.O./H.S.E., para análise por um dos seus integrantes. É utilizado instrumento específico de coleta de dados. Prontuários que geram dúvidas são discutidos por dois ou mais membros da comissão.
Houve padronização da coleta das variáveis, utilizando-se o critério de retirada dos dados de impressos específicos. Foi incluído, na avaliação de 2001, o critério ASA para estratificação de gravidade e, para os recém natos, o critério CRIB, compatibilizado com o critério ASA.
São utilizados, como fonte de informação, a autorização de internação hospitalar, o sumário de alta, o aviso de óbito, o relato cirúrgico e as anotações médicas e de enfermagem.
Algumas variáveis coletadas são autoexplicativas como, por exemplo: idade, sexo, serviço, data da internação, data e hora do óbito, diagnóstico de admissão, diagnóstico final e causa mortis; óbito antes de 48 horas, no ato cirúrgico ou anestésico, no pós-operatório imediato; acidentes ou falhas operacionais.
Outras variáveis foram categorizadas segundo os padrões do manual de acreditação hospitalar do C.B.A. e por consenso entre os membros da C.R.O./H.S.E., critérios estes que estão registrados no documento "Critérios para o preenchimento do formulário de tabulação da Comissão de Revisão de Óbitos"
Este documento teve sua primeira versão elaborada em julho de 1999, sendo revisado em janeiro de 2001 pela agregação dos seguintes aspectos: desdobramento da variável confirmado clínico em confirmado clínico e confirmado clinico-laboratorial; aumento do número de falhas operacionais que passam de 14 para 32; introdução da classificação da American Society of Anesthesiologists (ASA) para estratificação da gravidade clínica e padronização dos fatores que justificaram o enquadramento da análise de um óbito como inconclusivo. Em setembro de 2001 foi agregado o índice de gravidade para os óbitos de neonatos, o Clinical Risk Index for Babies (CRIB), compatibilizado com o critério ASA.
Estas variáveis categorizadas incluem: confirmação do diagnóstico: clínico (baseado na evolução clínica e resposta terapêutica), clinico-laboratorial (confirmação diagnóstica baseada em resultados de exames de patologia clínica ou de imagens), cirúrgico (expresso no relatório cirúrgico) ou anatomopatológico (resultado de necropsia ou de exame anatomopatológico). Quando não há enquadramento em nenhum desses critérios é classificado como não confirmado;
anamnese adequada: inclui história da doença atual, história patológica pregressa, história familiar e história social colhida até 24 horas após a admissão, com dados completos de identificação;
exame físico adequado: registro de avaliação de todos os segmentos e sistemas;
evolução adequada: evolução médica e de enfermagem diária, constando hora e data, assinada e carimbada;
exames complementares adequados: realização de exames compatíveis com o diagnóstico inicial ou o diagnóstico principal;
terapêutica adequada: compatível com o diagnóstico inicial ou o diagnóstico principal.
O não enquadramento da anamnese, exame físico, evolução, exames complementares e terapêutica nos critérios especificados classifica a variável como inadequada ou inexistente, de acordo com critérios definidos.
Óbito desassistido: quando o óbito ocorre sem a presença de um profissional da equipe de saúde envolvida na assistência ao paciente.
Infecção hospitalar: qualquer infecção surgida após 72 horas da internação do paciente, podendo se manifestar durante a internação ou após a alta, ou surgida antes de 72 horas após realização de procedimento invasivo diagnóstico ou terapêutico, associável ao processo infeccioso em questão ou infecção em neonato ocorrida até o 28º. dia de vida, desde que a via de transmissão não seja transplacentária. Esta definição foi formulada pela Comissão de Controle de Infecção Hospitalar do H.S.E..
A partir da análise das variáveis o óbito é classificado em: não evitável - quando a patologia existente justifica a evolução fatal; evitável - quando o óbito ocorrer por inadequação da terapêutica, da investigação ou das condições operacionais; inconclusivo - quando não é possível o enquadramento nas categorias anteriores, devendo haver enquadramento em uma de nove justificativas definidas que caracterizam a causa da impossibilidade do avaliador chegar a uma conclusão.
O banco de dados é alimentado com os dados relativos à análise dos óbitos, coletados nos formulários preenchidos e tratados pelo programa estatístico EPI-INFO, versão 6.04, também utilizado na análise. O banco de cada ano é armazenado em arquivo distinto, por ter havido inclusão e modificação de variáveis ao longo do tempo.
Durante os três anos de atuação da Comissão, houve aumento gradual do número de prontuários examinados, como evidenciado no Gráfico 1. Esse fato tem origem em 2 estratégias adotadas pela Comissão: a mudança no fluxo regular dos prontuários hospitalares no momento da alta - os prontuários de óbitos passam primeiro pela C.R.O./H.S.E. sendo depois encaminhados ao Serviço de Documentação e Estatísticas Médicas - e a adoção da busca ativa dos prontuários de óbitos, a partir da informação de solicitação da declaração de óbito pelos serviços. A meta de obtenção, em 2001, de 70% dos prontuários foi atingida, permitindo o estabelecimento, para 2002, de uma meta de 85% dos óbitos avaliados.
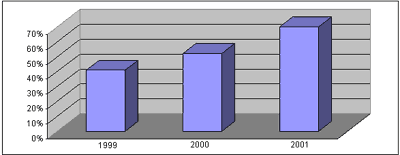
GRÁFICO 1 - Percentual de captação de prontuários nos três anos de atividade da C.R.O./H.S.E.
A taxa de mortalidade hospitalar global não mostrou mudança de padrão nesse período, variando de 5,3% em 1999 a 4,6% em 2001. Em 1999, foram emitidas 763 declarações de óbito, sendo 38 para natimortos e 24 para pacientes que tiveram óbito domiciliar. Em 2000, 757 declarações foram emitidas, sendo 53 para natimortos e 31 para óbitos domiciliares. Em 2001, elas totalizaram 709, sendo 43 para natimortos e 35 para óbitos domiciliares.
Em 1999, quatro Serviços totalizaram a metade dos óbitos do hospital (54,5%): Clínica Médica (18,8%), Emergência (17%), C.T.I. (11,7%) e Neonatologia (7%). Em 2000 esses Serviços totalizaram 46% (Emergência: 14,3%, Clínica Médica: 13,7%, C.T.I.: 12% e Neonatologia: 5,8%) e em 2001, 55% dos óbitos ocorridos no hospital (Emergência: 21%, Clínica Médica: 15%, C.T.I.: 13,2% e Neonatologia: 6,3%).
Na TABELA 1 estão explicitados os números de óbitos por serviço nesses três anos e seu peso na mortalidade hospitalar. Chama a atenção a mudança no perfil dos Serviços Cirurgia Geral II, Cirurgia Torácica, Emergência, Nefrologia, Ortopedia e Unidade Coronariana.
Na TABELA 2, são mostrados os números relativos aos óbitos por Serviço e o número de prontuários enviados à C.R.O./H.S.E.. Os Serviços marcados, CETIP, CIRURGIA GERAL II, CIRURGIA VASCULAR., GINECOLOGIA, NEFROLOGIA, NEUROCIRURGIA, NEUROLOGIA, ORTOPEDIA E POLICLÍNICA tiveram, nesses três anos, baixo percentuais de prontuários avaliados. Foram considerados como Serviços em que há pouca valorização do preenchimento da documentação médica por terem baixos índices de envio de prontuários à C.R.O./H.S.E. e, igualmente, ao Serviço de Documentação e Estatísticas Médicas em relação às informações para a emissão de A.I.H.s. O relatório anual deste Serviço evidencia ser de 59% a perda de A.I.H.s no H.S.E. (15398 internações hospitalares em 2001 e 6271 A.I.H.s emitidas nesse período) tornando imperiosa uma ação específica.
| Serviço | 1999 Total de óbitos1 |
1999 % mortalidade |
2000 Total de óbitos1 |
2000 % mortalidade |
2001 Total de óbitos1 |
2001 % mortalidade |
|---|---|---|---|---|---|---|
| Cardiologia | 22 | 3,14 | 33 | 4,90 | 16 | 2,54 |
| Cetip | 29 | 4,14 | 35 | 5,20 | 36 | 5,71 |
| CTI | 82 | 11,70 | 81 | 12,04 | 83 | 13,15 |
| CTI cardíaco | 0 | - | 0 | - | 0 | - |
| Cir. Cardíaca | 24 | 3,42 | 30 | 4,46 | 4 | 0,63 |
| Cir. Geral 1 | 14 | 2,00 | 17 | 2,53 | 16 | 2,54 |
| Cir. Geral 2 | 3 | 0,43 | 12 | 1,78 | 15 | 2,38 |
| Cir. Pediátrica | 0 | - | 0 | - | 0 | - |
| Cir. Plástica | 0 | - | 1 | 0,15 | 1 | 0,16 |
| Cir. Torácica | 4 | 0,57 | 5 | 0,74 | 9 | 1,43 |
| Cir. Vascular | 26 | 3,71 | 25 | 3,71 | 19 | 3,01 |
| Clínica Médica | 132 | 18,83 | 92 | 13,67 | 94 | 14,90 |
| Dermatologia | 1 |
0,14 | 0 | - | 2 | 0,32 |
| DIP | 34 | 4,85 | 38 | 5,65 | 29 | 4,60 |
| Emergência | 119 | 16,98 | 96 | 14,26 | 133 | 21,08 |
| Ginecologia | 6 | 0,86 | 13 | 1,93 | 6 | 0,95 |
| Microcirurgia | 1 | 0,14 | 0 | - | 0 | - |
| Nefrologia | 19 | 2,71 | 28 | 4,16 | 23 | 3,65 |
| Neonatologia | 49 | 6,99 | 39 | 5,79 |
40 | 6,34 |
| Neurocirurgia | 6 | 0,86 |
5 | 0,74 | 7 | 1,11 |
| Neurologia | 39 |
5,56 | 20 | 2,97 | 12 | 1,90 |
| Oftalmologia | 0 | - | 2 | 0,30 | 0 | - |
| Ortopedia | 1 | 0,14 | 2 | 0,30 | 6 | 0,95 |
| Otorrino | 4 | 0,57 | 4 | 0,59 | 2 | 0,32 |
| Pediatria | 7 | 1,00 | 6 | 0,89 | 0 | - |
| Policlínica | 27 | 3,85 | 21 | 3,12 | 3 | 0,48 |
| Proctologia | 19 | 2,71 | 16 | 2,38 | 15 | 2,38 |
| Un. Coronariana | 22 | 3,14 | 44 | 6,54 | 42 | 6,66 |
| UMI | 0 | - | 0 | - | 8 | 1,27 |
| Urologia | 11 | 1,57 | 8 | 1,19 | 10 | 1,58 |
| Óbitos hospitalares | 701 | 100 | 673 | 100 | 631 | 100 |
| 1. Fonte: Livro de Registro dos Óbitos Hospitalares da Divisão Médico-Assistencial | ||||||
| Serviço | 1999 Total de óbitos1 |
1999 % avaliado |
2000 Total de óbitos1 |
2000 % avaliado |
2001 Total de óbitos1 |
2001 % avaliado |
|---|---|---|---|---|---|---|
| Cardiologia | 22 | 45% | 33 | 39% | 16 | 69% |
| Cetip | 29 | 38% | 35 | 37% | 36 | 50% |
| CTI | 82 | 30% | 81 | 63% | 83 | 60% |
| CTI cardíaco | 0 | - | 0 | - | 0 | - |
| Cir. Cardíaca | 24 | 17% | 30 | 57% | 4 | 100% |
| Cir. Geral 1 | 14 | 100% | 17 | 100% | 16 | 69% |
| Cir. Geral 2 | 3 | 33% | 12 | 42% | 15 | 47% |
| Cir. Pediátrica | 0 | - | 0 | - | 0 | - |
| Cir. Plástica | 0 | - | 1 | 0% | 1 | 0% |
| Cir. Torácica | 4 | 100% | 5 | 20% | 9 | 67% |
| Cir. Vascular | 26 | 0% | 25 | 56% | 19 | 47% |
| Clínica Médica | 132 | 61% | 92 | 43% | 94 | 72% |
| Dermatologia | 1 | 100% | 0 | - | 2 | 50% |
| DIP | 34 | 12% | 38 | 45% | 29 | 72% |
| Emergência | 119 | 50% | 96 | 60% | 133 | 80% |
| Ginecologia | 6 | 0% | 13 | 8% | 6 | 17% |
| Microcirurgia | 1 | 100% | 0 | - | 0 | - |
| Nefrologia | 19 | 11% | 28 | 11% | 23 | 26% |
| Neonatologia | 49 | 63% | 39 | 90% | 40 | 100% |
| Neurocirurgia | 6 | 0% |
5 | 0% | 7 | 0% |
| Neurologia | 39 | 13% | 20 | 10% | 12 | 33% |
| Oftalmologia | 0 | - | 2 | 50% | 0 | - |
| Ortopedia | 1 | 100% | 2 | 100% | 6 | 17% |
| Otorrino | 4 | 0% | 4 | 100% | 2 | 100% |
| Pediatria | 7 | 14% | 6 | 17% | 0 | - |
| Policlínica | 27 | 44% | 21 | 38% | 3 | 67% |
| Proctologia | 19 | 53% | 16 | 94% | 15 | 100% |
| Un. Coronariana | 22 | 27% | 44 | 48% | 42 | 95% |
| UMI | 2 | 50% | 5 | 80% | 8 | 88% |
| Urologia | 11 | 9% | 8 | 88% | 10 | 90% |
| Óbitos hospitalares | 701 | 41% | 673 | 52% | 631 | 70% |
| 1. Fonte: Livro de Registro dos Óbitos Hospitalares da Divisão Médico-Assistencial | ||||||
| 1999 | 2000 | 2001 | |
|---|---|---|---|
| Nº saídas 1 | 13166 | 14090 | 13756 |
| Total de óbitos2 | 701 | 673 | 631 |
| Taxa de mortalidade | 5,3% | 4,8% | 4,6% |
| Prontuários avaliados | 284 (41%) | 350 (52%) | 439 (70%) |
| % não evitável | 78% | 84% | 84% |
| % evitável | 7% | 8% | 5% |
| % inconclusivo | 15% | 8% | 11% |
| Sexo masculino | 59% | 51% | 57% |
| Idade | Idosos – 45% | Idosos – 42% | Idosos – 41% |
| Confirmação | Clínica – 66% | Clínica – 61% | Clin. Lab – 62% |
| Anamnese adequada | 51% | 59% | 35% |
| Exame físico adequado | 71% | 79% | 71% |
| Evolução adequada | 55% | 76% | 61% |
| Ex. complem. adequados | 77% | 86% | 83% |
| Terapêutica adequada | 81% | 89% | 85% |
| Dia mais freqüente | 3ª feira – 18% | 3ª/sábado – 17% | Distr. Homogênea |
| Horário de predomínio | Tarde – 33% | Manhã – 27% | Madrugada – 29% |
| Óbito desassistido | 20% | 5% | 8% |
| Antes início do tratamento | 4% | 3% | 1% |
| Óbito antes de 48 horas | 22% | 23% | 24% |
| Óbito no ato cirúrgico | 1% | 2% | 1% |
| Óbito no pós-op. imediato | 3% | 5% | 3% |
| Infecção hospitalar | 18% | 14% | 17% |
| Necrópsia | 0% | 0% | 0% |
| cidente/falha operacional | 62% | 66% | 72% |
| 1. Fonte: Serviço de Documentação
e Estatísticas Médicas - Formulário “Registro
Mensal de Indicadores Hospitalares – Indicadores Gerenciais 2”
– coluna 12 – ANUAL – anos: 1999, 2000 e 2001. 2. Fonte: Livro de Registro dos Óbitos Hospitalares da Divisão Médico-Assistencial. |
|||
Houve manutenção do mesmo padrão - predominância de idosos e do sexo masculino. Não temos o perfil demográfico dos pacientes internados podendo esses dados expressar a maior concentração de pacientes com essas características ou a maior gravidade das patologias que os trazem à internação.
Predominou a confirmação clínica do diagnóstico. Em 1999, 12,3% dos casos tinham diagnósticos não confirmados, em 2000, 5,1% e, em 2001, 4%. Nos três anos da análise, foram altos os percentuais de prontuários em que a anamnese foi considerada inexistente - 16% em 1999, 14% em 2000 e 22% em 2001. As variáveis exame físico, evolução, exames complementares e terapêutica se mantiveram estáveis. O percentual de óbitos que ocorreram antes de se completarem 48 horas de internação se manteve estável em torno de 23%, o mesmo ocorrendo com a evidência de infecção hospitalar concomitante que variou de 14% a 18%.
Em 1999, 20% dos óbitos foram desassistidos, tendo havido queda desse índice para 5% e 8% em 2000 e 2001 respectivamente. Não foram realizadas necropsias no hospital nesses três anos - os casos necropsiados (1/ano) foram encaminhados ao Instituto Médico Legal por serem pacientes vitimas de acidentes.
Comparando os três anos sucessivos, houve aumento do percentual de prontuários em que se detectam acidentes ou falhas operacionais que atingiu 72% em 2001. Em 1999 existiam, em média, 1,3 falhas por prontuário examinado, em 2000 e 2001, duas falhas por prontuário.
As falhas mais freqüentes em 1999 foram falta de medicação prescrita (37,7%), falta de preenchimento de impressos de rotina (16,5%) e não realização de exame solicitado (13%). Em 2000, falta da medicação prescrita (41,7%), falta de preenchimento de impressos de rotina (20,6%) e falta de vaga em setor crítico (9,1%). Em 2001, em 23% havia falta de medicação prescrita (soma das duas variáveis medicação específica e sintomática), em 15% dos prontuários havia letra ilegível, em 14% falta de preenchimento de impressos de rotina.
A falta de vaga em setor de tratamento intensivo nesses três anos foi registrada em 3,2% dos prontuários em 1999, 9,1% em 2000 e 5% em 2001. Falha em equipamento médico-hospitalar foi relatada em 6,3% dos prontuários em 1999, em 4,6% deles em 2000 e em 3% em 2001.
Outras falhas ou acidentes foram detectados nesses três anos configurando eventos sentinela: queda do leito, formação de escaras, choque anafilático, erro na administração de medicação prescrita, entre outras, apontando para a necessidade de adoção de estratégias específicas para atuação nesses eventos.
Na avaliação dos óbitos de 2001, foi estratificada a gravidade, o que mostrou que 11% dos pacientes se enquadrava no critério ASA como P1 (pacientes sem doença sistêmica associada ao processo que indicou a internação ou cirurgia) a P2 (doença sistêmica de moderada severidade) e 89% como P3 (severa doença sistêmica), P4 (doença sistêmica que é ameaça constante à vida) e P5 (paciente terminal).
Em 2000 e 2001, 84% dos óbitos foram considerados não evitáveis. Em 1999, esse índice foi de 78%. Existem, portanto, 16% a 26% dos óbitos que ou necessitam melhor documentação ou foram considerados evitáveis, taxa que variou de 5% a 8% das ocorrências, evidenciando a possibilidade de ações de melhoria de desempenho com importante impacto na qualidade da assistência prestada no hospital.
Na análise dos dados dos serviços, uma possível relação de causalidade nos chamou a atenção. Observando a TABELA 3 abaixo, parece haver relação nas freqüências relativas à adequação da anamnese, exame físico, evolução, exames complementares e terapêutica instituída e o percentual de óbitos não evitáveis ou esperados observando-se os indicadores de dois dos Serviços analisados individualmente - a Neonatologia e a Emergência.
Não há relação aparente com o óbito antes de 48 horas, desassistido, infecção hospitalar e acidentes/falhas operacionais. Não foi considerada a estratificação de gravidade adotada (ASA/CRIB) por só existir para o levantamento de óbitos de 2001.
Não foi avaliado o quadro de recursos humanos do ponto de vista quantitativo de acordo com a especificidade de cada Serviço, nem de acordo com as qualificações necessárias. A Neonatologia tem quadro adequado às suas atividades por uma política estabelecida a partir de estudo feito pela Câmara de Saúde Materno Infantil, coordenada pelo CREMERJ. que, em março de 1998, divulgou o relatório "Assistência Materno Infantil do Estado do Rio de Janeiro", com um diagnóstico de toda a rede e do qual resultaram ações gerenciais, compartilhadas pelos três níveis de governo, tanto para as questões de recursos humanos quanto para a incorporação tecnológica, com benefícios para a Unidade Materno Infantil de alto risco e a Neonatologia do H.S.E..
Não existiram ações semelhantes para a Emergência e os outros Serviços do hospital que têm carência de recursos humanos, especialmente na área de enfermagem. Não temos como fazer qualquer comparação com a inserção dos médicos e pessoal de enfermagem na Neonatologia por não haver atuação da C.R.O./H.S.E. anterior a 1999. No entanto, outros indicadores existentes no hospital podem subsidiar estudo dessa natureza que não é, no entanto, o escopo do presente trabalho.
| SERVIÇO | ||||||
|---|---|---|---|---|---|---|
| NEONATOLOGIA | EMERGÊNCIA | |||||
| VARIÁVEL | 1999 | 2000 | 2001 | 1999 | 2000 | 2001 |
| Total de óbitos | 49 | 39 | 40 | 119 | 96 | 133 |
| Taxa de mortalidade | 18,3% | 12,8% | 13,8% | 16,2% | 18,1% | 27,4% |
| Prontuários avaliados | 32 | 35 | 40 | 60 | 58 | 106 |
| % avaliado | 63% | 89,7% | 100% | 50% | 60% | 80% |
| % óbitos não evitáveis | 100% | 97% | 93% | 61,7% | 81% | 67% |
| % óbitos evitáveis | - | 3% | 2% | 8,3% | 10,3% | 25% |
| % óbitos inconclusivos | - | - | 5% | 30% | 8,6% | 8% |
| Anamnese adequada | 88% | 100% | 95% | 27% | 36% | 5% |
| Ex. físico adequado | 100% | 100% | 98% | 40% | 55% | 32% |
| Evolução adequada | 94% | 97% | 90% | 35% | 45% | 25% |
| Ex. compl. adequados | 97% | 100% | 98% | 52% | 60% | 48% |
| Terapêutica adequada | 100% | 100% | 100% | 60% | 71% | 55% |
| Óbito desassistido | - | - | - | 30% | 10% | 19% |
| Óbito antes de 48 hs. | 22% | 25% | 15% | 52% | 40% | 62% |
| Infecção | 22% | 28% | 58% | 2% | 2% | 2% |
| Acidente/falha operacional | 50% | 51% | 43% | 67% | 67% | 88% |
| Fonte: Banco de dados da CRO/HSE 1999, 2000 e 2001. | ||||||
A visualização em um gráfico de linhas dos percentuais de óbitos não evitáveis, anamnese adequada, exame físico adequado, evolução adequada, exames complementares adequados e terapêutica adequada da Neonatologia e da Emergência permite perceber a existência de variação concomitante entre essas variáveis com oscilação simultânea e no mesmo sentido de todas elas para cada Serviço em cada ano analisado.
GRÁFICO 2 - Variação concomitante dos % das variáveis selecionadas no Serviço de Neonatologia em 1999 (1), 2000 (2) e 2001 (3) e no Serviço de Emergência em 1999 (4), 2000 (5) e 2001 (6).

Esse achado sugere a existência de correlação entre o resultado da assistência e dos processos assistenciais envolvidos. A pergunta que surge é: Existe independência entre o resultado (óbitos não evitáveis, evitáveis ou inconclusivos) e as outras variáveis avaliadas?
estudo realizado quantifica variáveis qualitativas que foram padronizadas para diminuir a variabilidade na análise e aumentar a confiabilidade dos resultados. Mas a análise de muitas variáveis mantém características subjetivas em seu julgamento, em especial a categorização dos óbitos em não evitáveis, evitáveis e inconclusivos, resultado de uma análise profissional do prontuário que foi lido.
A associação de variáveis qualitativas pode ser verificada por diversos coeficientes, cada um abordando uma técnica que procura reforçar as características das informações disponíveis. Foi utilizado o coeficiente de contingência (Siegel, 1975) como metodologia estatística para avaliar se essa correlação ocorre, quão importante ela é e que variáveis influenciam mais o resultado.
Algumas variáveis foram selecionadas e agrupadas em 3 matrizes.
Na matriz 1, as variáveis de coleta e registro de dados clínicos, de realização e registro de exame físico e evolução, a definição da investigação diagnóstica e o estabelecimento da terapêutica;
na matriz 2, o óbito desassistido, antes do início do tratamento e antes de 48 horas situações que podem expressar indiretamente a gravidade dos casos, a concomitância de infecção hospitalar e se ocorreu algum acidente ou falha operacional sem discriminar de que tipo
e, na matriz 3, algumas falhas ou acidentes operacionais que expressam eventos adversos ligados ao processo de comunicação e responsabilidade entre as várias áreas assistenciais (não realização de exame solicitado e não realização de procedimento solicitado), ao processo de abastecimento (falta de medicação prescrita e falta de material médico-hospitalar) e à gerência da tecnologia hospitalar (falha em equipamento médico-hospitalar).
O coeficiente de contingência utiliza os valores observados para as variáveis selecionadas e os valores esperados caso haja independência entre as variáveis e não depende da distribuição dos dados observados, fato importante nesse estudo em que no 1º. ano só se obteve 41% dos prontuários que deveriam ter sido estudados, tendo atingido nos 1074 prontuários avaliados apenas 55% dos 2005 óbitos que ocorreram no H.S.E. em 3 anos.
Podemos caracterizar o material do estudo como uma amostra de conveniência, dado que a distribuição também não expressa a mesma distribuição dos óbitos pelos Serviços do H.S.E. (TABELAS 1 e 2).
O procedimento para o cálculo do coeficiente de contingência inclui: construção de uma matriz de contingência do tipo k x r (k = número de categorias de uma variável e r o da outra). são registradas as freqüências observadas no estudo (VO) de cada variável e calculadas as freqüências esperadas (VE). calcula-se, então o qui quadrado de cada matriz.
Por ser uma matriz 3 x 5, essa matriz admite 8 graus de liberdade: GL = (K-1) (r-1) = 2 x 4 = 8. Para um nível de confiança de 95%, a tabela de distribuição do qui quadrado nos dá um valor de 15,5, que é o maior valor que essa distribuição permite para o valor do qui quadrado tabelado para cada matriz. Ou seja, valores iguais ou maiores que 15,5 significam a rejeição da hipótese formulada de independência entre o resultado e as variáveis avaliadas.
o coeficiente de contingência (C) vai expressar o grau de associação entre dois conjuntos de atributos que estão sendo avaliados.
Fórmulas utilizadas:
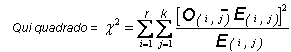

| SERVIÇO | ||||||
|---|---|---|---|---|---|---|
| NEONATOLOGIA | EMERGÊNCIA | |||||
| VARIÁVEL | 1999 | 2000 | 2001 | 1999 | 2000 | 2001 |
| Total de óbitos | 49 | 39 | 40 | 119 | 96 | 133 |
| Taxa de mortalidade | 18,3% | 12,8% | 13,8% | 16,2% | 18,1% | 27,4% |
| Prontuários avaliados | 32 | 35 | 40 | 60 | 58 | 106 |
| % avaliado | 63% | 89,7% | 100% | 50% | 60% | 80% |
| % óbitos não evitáveis | 100% | 97% | 93% | 61,7% | 81% | 67% |
| % óbitos evitáveis | - | 3% | 2% | 8,3% | 10,3% | 25% |
| % óbitos inconclusivos | - | - | 5% | 30% | 8,6% | 8% |
| Anamnese adequada | 88% | 100% | 95% | 27% | 36% | 5% |
| Ex. físico adequado | 100% | 100% | 98% | 40% | 55% | 32% |
| Evolução adequada | 94% | 97% | 90% | 35% | 45% | 25% |
| Ex. compl. adequados | 97% | 100% | 98% | 52% | 60% | 48% |
| Terapêutica adequada | 100% | 100% | 100% | 60% | 71% | 55% |
| Óbito desassistido | - | - | - | 30% | 10% | 19% |
| Óbito antes de 48 hs. | 22% | 25% | 15% | 52% | 40% | 62% |
| Infecção | 22% | 28% | 58% | 2% | 2% | 2% |
| Acidente/falha operacional | 50% | 51% | 43% | 67% | 67% | 88% |
| Fonte: Banco de dados da CRO/HSE 1999, 2000 e 2001. | ||||||
| Anamnese inadeq. / inexistente | Ex. Físico inadeq. / inexistente | Evolução inadeq. / inexistente | Ex. complem. inadeq. / inexistente | Terapêutica inadeq. / inexistente | Total | |
|---|---|---|---|---|---|---|
| VO VE |
VO VE |
VO VE |
VO VE |
VO VE |
Total | |
| Óbitos não evitáveis | 440 466 |
188 236 |
257 315 |
99O 156 |
72 130 |
885 |
| Óbitos evitáveis | 44 37 |
32 19 |
42 25 |
3O 13 |
31 11 |
71 |
| Inconclusivos | 81 62 |
66 31 |
83 42 |
61 21 |
55 17 |
118 |
| Total | 565 | 286 | 382 | 190 | 158 | 1074 |
| Óbito desassistido | Óbito antes do início do tratamento | Óbito antes 48 h | Infecção hospitalar | Acidente / falha operacional | Total | |
|---|---|---|---|---|---|---|
| VO VE |
VO VE |
VO VE |
VO VE |
VO VE |
Total | |
| Óbitos não evitáveis | 44 91 |
20 25 |
186 205 |
144 143 |
559 597 |
885 |
| Óbitos evitáveis | 15 7 |
2 2 |
19 17 |
13 11 |
59 48 |
71 |
| Inconclusivos | 51 12 |
8 3 |
44 27 |
16 19 |
106 79 |
118 |
| Total | 110 | 30 | 249 | 173 | 724 | 1074 |
| Não realização de exame solicitado | Não realização de procedimento solicitado | Falta da medicação prescrita | Falta de material médico-hospitalar | Falha em equipamento médico-hospitalar | Total | |
|---|---|---|---|---|---|---|
| VO VE |
VO VE |
VO VE |
VO VE |
VO VE |
Total | |
| Óbitos não evitáveis | 44 85 |
21 26 |
330 318 |
36 34 |
43 43 |
885 |
| Óbitos evitáveis | 20 17 |
3 2 |
23 26 |
6 3 |
6 3 |
71 |
| Inconclusivos | 39 11 |
7 3 |
33 42 |
11 6 |
3 6 |
118 |
| Total | 103 | 31 | 386 | 53 | 52 | 1074 |
A análise dos resultados das três matrizes mostra que os três conjuntos de variáveis selecionados têm correlação com o óbito, expressando o caráter multifatorial e interdependente das ações assistenciais e das atividades nas instituições hospitalares. As três matrizes tem valores de qui quadrado observado extremamente altos em relação a 15,5, valor de qui quadrado tabelado para á=5%.
Podemos afirmar, com 95% de confiança, que os óbitos hospitalares são influenciados por estes três conjuntos de atributos de maneira significativa.
O estudo evidencia, também, que a Matriz 1 que inclui anamnese, exame físico, evolução, exames complementares e terapêutica mostra grande associação com os resultados da C.R.O./H.S.E.. As variáveis da Matriz 1 estão mais associadas entre si do que as variáveis da Matriz 2, e estas, por sua vez, apresentam maior grau de contingência entre suas variáveis do que as da Matriz 3, conforme constatado pelos respectivos coeficientes de contingência.
O coeficiente de contingência se mostrou útil por permitir a comparação entre as variáveis do estudo, possibilitando a definição de prioridades por ter sido possível discriminar a importância da correlação para cada grupo de variáveis.
Nos três anos de análise ocorreram 2005 óbitos hospitalares, dos quais a C.R.O./H.S.E. analisou 1074. A estratégia da C.R.O./H.S.E. durante o ano de 2000 de fazer busca ativa dos prontuários nos serviços foi acertada, levando à obtenção de 70% dos prontuários em 2001 e permitindo a definição da meta para 2002 de 85% dos óbitos hospitalares avaliados.
A definição de padrões para as variáveis utilizadas no levantamento dos prontuários dos óbitos hospitalares se prestou à avaliação da qualidade assistencial e a detecção de eventos adversos. As variáveis anamnese, exame físico e evolução mostram a necessidade de se definir padrões para essas atividades no H.S.E., por haver falhas importantes nestes registros no hospital.
Em 2001, apenas 35% das anamneses foram consideradas adequadas. Há problemas significativos como a questão da legibilidade dos prontuários, sua ordenação e o correto preenchimento dos impressos de rotina do hospital que necessitam de políticas específicas.
Os exames complementares e a terapêutica, para melhor avaliação, implicariam na definição de protocolos e/ou rotinas que pudessem ter seu cumprimento cotejado com os dados encontrados. Fica evidente a importância de serem definidos eventos sentinela, tanto assistenciais, quanto ligados às áreas meio, em face de alguns resultados observados, tais como o percentual de acidentes ou falhas operacionais e os percentuais de falta da medicação prescrita e de material médico-hospitalar.
A metodologia utilizada evidenciou que todas as variáveis selecionadas para compor as três matrizes têm influência no resultado da C.R.O./H.S.E., sendo maior a correlação com a matriz que contém as variáveis anamnese, exame físico, evolução, exames complementares e terapêutica. Isso ressalta a importância de serem definidas políticas relativas aos padrões desejados para essas variáveis, à efetiva cobrança de registros das ações assistenciais no prontuário hospitalar e ao funcionamento da Comissão de Revisão de Prontuários na vigilância da qualidade da documentação médica no H.S.E..
Os resultados encontrados permitem definir Serviços que devem ser priorizados para ações educacionais em relação à documentação médica como também sugerem a necessidade de ampliação do diagnóstico de cada serviço, a partir da integração dos dados do Serviço de Documentação e Estatísticas Médicas (produção), Divisão de Recursos Humanos e Divisão de Enfermagem (pessoal) e Divisão Médica (capacidade instalada).
Foi possível, também, definir os processos nos quais ações de melhoria têm impacto na qualidade assistencial: políticas relacionadas ao prontuário hospitalar, à criação de protocolos assistenciais, à vigilância de eventos adversos.
Os pacientes idosos predominaram nos prontuários avaliados nesses três anos. Este dado nos sugere a necessidade de estratificarmos a faixa etária da população internada no hospital para possibilitar a definição de políticas assistenciais adequadas a cada faixa estratificada, em especial para as internações de longa permanência e para pacientes terminais.
A inexistência de necrópsias no hospital sugere a necessidade de priorização do Serviço de Anatomia Patológica.
Os Serviços de Clínica Médica, Emergência, Neonatologia, C.T.I. e Unidade Coronariana por concentrarem as maiores taxas de mortalidade do hospital, provavelmente expressão da maior gravidade dos pacientes internados, devem merecer análises próprias e criação de indicadores que reflitam as especificidades de cada um.
Os resultados encontrados e seu significado indicam a necessidade de discussão institucional através de "feedback" para os Serviços com informação sobre os problemas existentes e ações de melhoria que podem ser implementadas.
Esse estudo incluiu a tentativa de definir, entre as variáveis anamnese, exame físico, evolução, exames complementares e terapêutica, qual ou quais deveriam ser priorizadas. Não foi possível essa discriminação, motivo pelo qual essas matrizes não foram apresentadas, sugerindo que outra metodologia estatística seria mais adequada. Esse pode ser o horizonte para a continuidade do estudo.
O H.F.S.E.. possui diversas Comissões de apoio aos Serviços já existentes dentro do hospital.
Design e Desenvolvimento: Equipe de Desenvolvimento Web do C.P.D.