



Você está em: Home >>>> Profissionais de Saúde >>>> Revista Médica >>>> Número 33 - Volumes 1 a 4 >>>> Minivídeo Toracoscopia e Biopsia Pulmonar na Infância
Dilton Rocha; Adão Faccioni; Guilherme Mendonça;Shirley Pan; M. Aparecida Paiva
Os novos avanços tecnológicos na cirurgia endoscópica possibilitaram uma nova abordagem com a minivídeo toracoscopia para biopsia pulmonar, sem uso do dreno pleural em selo d’água no pós-operatório.
As crianças portadoras de doenças pulmonares intersticiais ou lesões focais com imunodeficiências e dificuldades diagnósticas foram mais beneficiadas com esta abordagem do que com a mini toracotomia aberta com dreno pleural.
UNITERMOS: Vídeo toracoscopia, biopsia pulmonar, doenças pulmonares, diagnóstico.
With the technique and technologicals advances in endoscopic surgery, it was allowed a new thoracic approach with mini videotoracoscopy to pulmonary biopsy with no pleural drain left in postoperative.
Immunodeficient and difficult diagnosis children who carries interstitial diseases OR focals lesions were more benefit with this approach than by open minitoracotomy with closed pleural drain.
Patients in use of specific medications ( corticoids) and/or oxygen dependents with their immunologic reserve involved were benefit with this approach for its biopsed material’s quality and quantity, for the low morbi/mortality, for the stetic result and for the fast return to familiar environment.
Key Words: Thoracoscopy, Lung biopsy, Lung diseases diagnosis in
Muitos avanços tecnológicos na cirurgia endoscópica facilitaram as abordagens intratorácicas. A oportunidade do uso de material para minivídeo toracoscopia, permitiu cirurgias vídeo assistidas com alta resolução e baixas morbidade e mortalidade. Doenças pulmonares intersticiais ou lesões focais, em pacientes imunocomprometidos e de difícil diagnóstico, se beneficiam melhor com a biópsia por minivídeo toracoscopia do que por mini toracotomia com drenagem pleural ( 2 ) ( 12 ).
Os espaços intercostais dos recém nascidos e mesmo da criança maior, não permitem a passagem do trocarte para sutura mecânica (stapling). Temos também a limitação das abordagens à direita, quando usamos insuflação com CO2, uma vez que, a entubação seletiva, procedimento usado apenas após os doze anos, é inadequada, e o uso da sonda de oclusão do brônquio fonte, como procedimento avançado, não está disponível na rotina diária.
As duplas ligaduras com o uso de “endoloops” e a ressecção da porção distal do bordo pulmonar, como proposto por Rothenberg SS e colaboradores ( 9 ) ( 10 ) ( 11 ) ( 13 ) ( 14 ) ( 15 ), não nos parece a forma mais segura e adequada para retirada de fragmentos em áreas que não sejam dos bordos pulmonares e com limitações de tamanho. Jacobeus,em 1910 ( 1 ), usando um cistoscópio, fez a primeira toracoscopia para lise de aderências de um caso de tuberculose. Em adultos, nos últimos anos, tem-se realizado biópsias para tumores pulmonares e pleurais de maneira rudimentar ( 4 ) e, em 1970, saíram os primeiros trabalhos feitos em crianças para se avaliar
A partir de 1990, com o desenvolvimento de aparelhagens mais sofisticadas e óticas menores, foi possível abordagem intratorácica para procedimentos avançados ( 11 ) ( 12 ) ( 13 ) ( 15 ).
Usamos um portal de 3 ou 5 mm para inspeção e visualização do local ideal a biopsiar. Introduzimos uma agulha para marcar o local da incisão de acesso, que será em um determinado espaço intercostal, medindo cerca de 2 cm., justamente no local escolhido para a (s) biopsia (s). Introduzimos uma pinça de apreensão e tracionamos o pulmão pelo bordo, para fora do tórax, no local mais adequado.O pulmão se colaba e permite a saída de um segmento satisfatório. Figuras 1 e 2 :
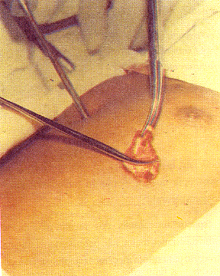

Excisamos de maneira extra torácica material suficiente e procedemos
uma sutura contínua com fio de prolene 6 zeros, que é,
ao mesmo tempo, hemostática e hermética. Reintroduzimos
à cavidade torácica o pulmão
biopsiado e fazemos o teste do borracheiro com soro fisiológico
(SF.), para termos certeza que a sutura foi hemostática e não
tem vazamentos.
Após revisão e inspeção de toda a cavidade torácica e observação da linha de sutura, procedemos sutura da aponeurose da abertura na parede torácica, verificando se há escape por manobra de pressão positiva. Retiramos a óptica, introduzindo sonda de nelaton pelo trocar, na cavidade pleural. Mergulhamos a mesma em solução de S.F., solicitando mais uma vez que se faça pressão positiva para que o ar residual intra pleural e o S.F. injetado saiam totalmente. Retiramos a sonda e deixamos o paciente sem dreno.
Só teremos vazamentos com pneumotórax ou enfizema subcutâneo se houver falha ou escape na linha de sutura que foi previamente testada. Neste caso, simplesmente se drena a pleura por 24 horas.
Nas primeiras seis ou doze horas de pós-operatório (PO), dependendo da gravidade da doença e da resposta à cirurgia, os pacientes ficarão em unidade intermediária, porém monitorizados.
Não há dor no PO, o paciente não tem restrições respiratórias, pois infiltramos marcaína nos espaços intercostais.
Biopsiamos cinco pacientes com Doença Intersticial Pulmonar, corticóides e/ou oxigênio dependentes, variando de dois meses a cinco anos de idade, com resposta clínica e radiológica excelente. Controle pós-operatório imediato e tardio sem intercorrências, permanecendo alguns deles internados devido a sua doença de base.
Atualmente usamos a mini vídeo toracoscopia para uma grande variedade de procedimentos intra torácicos na criança ( 2 ) ( 3 ) ( 4 ), inclusive a biopsia pulmonar.
Mostramos uma nova abordagem de biópsia pulmonar sem o uso de dreno pleural em selo d’água para patologias pulmonares intersticiais inespecíficas, (bronquiolite folicular, lesões alveolares difusas pelo vírus sincicial respiratório, pneumonite intersticial linfocítica, bronquiolite obliterante, pneumonites pelo Pneumociste, Citomegalovirus ou pelo Vírus Sincicial Respiratório (V S R) ) etc. ( 5 )( 6 )( 7 )( 16 ).
A maioria das vezes a biópsia pulmonar se impõe para o diagnóstico diferencial das patologias pulmonares. A radiografia de tórax, a tomografia computadorizada de alta resolução e a ressonância magnética, não têm especificidade para fechar o diagnóstico, mas podem orientar o local da biopsia.
O isolamento dos vírus nas secreções nasofaríngeas dos pacientes, nas primeiras duas semanas da doença, assim como os exames sorológicos, têm suas limitações geralmente pelo estado imunológico ou gravidade do caso clínico. O lavado broncoalveolar, todos os exames criteriosos com base no quadro clínico do paciente e a avaliação imunocitoquímica podem evitar a biopsia pulmonar ( 16 ).
A posição do paciente na mesa cirúrgica é de fundamental importância e é dirigida em função dos exames de imagem. Ao se proceder ao pneumotórax e/ou a entubação seletiva, há mudança do local da possível lesão pulmonar previamente identificada pelos exames de imagem, por causa da atelectasia pulmonar. A visão direta do local da biópsia pulmonar às vezes tem aspecto normal ( 11 ).
O anestesista deverá estar apto a conduzir uma abordagem seletiva que nem sempre é possível em crianças pequenas. Se o local da biopsia não puder ser visualizado, uma insuflação de baixo fluxo( 1 l/min) e baixa pressão (4mm Hg) de CO2, poderá ser usada durante o procedimento e ajudar a comprimir o pulmão. Isto requer o uso de trocáteres valvulados. É importante a completa interação entre o cirurgião e o anestesista.
Pacientes portadores de Doença Intersticial Pulmonar, em uso de medicações específicas e/ou oxigênio dependentes, com suas reservas imunológicas comprometidas, se beneficiam desta abordagem pela qualidade e quantidade de material biopsiado, pela baixa morbidade e mortalidade, pelo conforto pós operatório sem dor, pelo resultado estético e por retornar rápido ao convívio familiar.
Diferentemente da abordagem aberta em que temos uma cicatriz de cerca de 5cm, presença de dreno pleural, constrangedor para a criança e para os pais, provocando restrição da respiração e da mobilidade.
Os locais escolhidos por visão direta e os fragmentos biopsiados foram elucidados pelos exames especializados.
As complicações pulmonares causadas por mini toracotomias abertas para biópsias pulmonares e a biópsia pulmonar transbrônquica, são de maior morbidade e têm limitações pela quantidade de material colhido. Suas complicações estão relacionadas, em geral, ao quadro clínico dos pacientes ( 7 ) ( 16 ).
Embora a toracoscopia com biópsia pulmonar nem sempre diminua o tempo de internação, certamente este procedimento está associado a uma menor morbidade.
Design e Desenvolvimento: Equipe de Desenvolvimento Web do C.P.D.